◆ 低 血 糖 ◆ 症状と対処の仕方 |
|||||
|
|
|||||
|
糖尿病の薬物療法と切っても切れない低血糖。
不安に感じるあまり、治療を中断したり食べ過ぎたりしては意味がありません。 糖尿病で薬物療法を受けている場合には、どのような状況で低血糖になるのか、低血糖になったらどのように対処するかをよく理解し、いつでも・どこででも速やかに対処できるようにしておく必要があります。 |
||||
|
|
|||||
| 低血糖を起こす疾患・原因には様々なものがあります。 最も多いのが糖尿病の薬物療法に伴うもので、インスリンの過剰な状態になった時に低血糖になります。 糖尿病でインスリン治療や経口血糖降下剤投与を受けている人が、食事を抜いたり激しい運動をしたりすると、薬が効きすぎて血糖が下がり過ぎます。 また薬の量を間違えてたくさん飲んだり、インスリンを多く打ち過ぎたりした時も、低血糖になります。 |
|
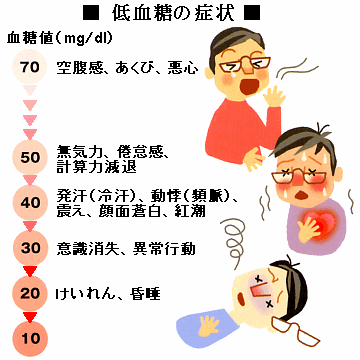
■ 低血糖症状 |
|
| 正常では、血糖値は70mg/dl以上に維持されています。 薬やインスリンの過剰により血糖が下がりすぎると、下図のような症状が現れます。 血糖値が70mg/dl以下になると異常な空腹感が現れ、動悸・震えなどの症状が出てきます。 糖尿病で普段高血糖状態にあると、これらの症状はもっと高い血糖値でも現れてきます。また血糖値の下がるスピードが速い時も、比較的高い血糖値で症状が現れ始めることがあります。 そして低血糖を放っておき血糖値が50mg/dl以下になると中枢神経の働きが低下、血糖値が30mg/dl以下になると意識レベルが低下し、昏睡状態から死に至ることもあり、その結果重大な事故につながることもあります。このような状況になる前に対処することが重要です。 |
|
 |
|
 INDEX INDEX |
|
■ 交感神経症状と中枢神経症状 |
|
| 中枢神経症状 エネルギー源を殆どブドウ糖のみに頼っている脳にとって、血糖の低下は重大事です。通常血糖値が50mg/dl以下になると、脳の機能が低下し、最終的に昏睡に至ります。しかし生体には、血糖が下がり過ぎないようにする機能も備わっています。
交感神経症状血糖値が下がるとインスリンの分泌は減り、血糖を上昇させるホルモン(インスリン拮抗ホルモン)の分泌が増えて血糖が下がり過ぎないように調節されています。この交感神経系のホルモン(カテコールアミン)により現れるのが動悸・冷汗・震えなどの症状で、またこれ以上血糖が下がると中枢神経の機能が低下して危険だという警告症状でもあるのです。
|
|
 |
|
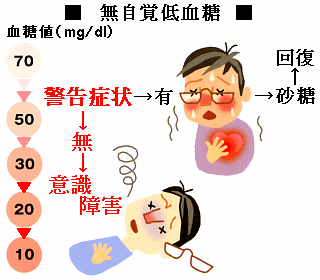
| 血糖値が下がってきた時に、通常なら現れる空腹感・動悸などの警告症状を欠くために適切な対処がとれず、さらに血糖値が低下していきなり意識障害に至ることがあります。 これを無自覚低血糖といい、厳格な血糖コントロールを目指す強化インスリン療法が普及するのに伴って無自覚低血糖が問題になってきました。 低血糖を認識する血糖の閾値が低下することや、糖尿病性自律神経障害のために自律神経症状が欠如することなどが原因として考えられています。 低血糖に対する反応性低下(閾値の低下) 一度でも低血糖に曝されると、低血糖を認識する血糖の閾値が低下して低血糖の自覚が鈍化し、また低血糖時の拮抗ホルモンの反応も低下します。
自律神経障害低血糖を回避して血糖をできるだけ正常化することで、低血糖に対する反応は回復するとされています。そのためには血糖自己測定により低血糖が起こっていないかを確認し、またその結果からインスリン注射量を調節していくことが重要です。 慢性合併症としての自律神経障害により、低血糖時の交感神経系ホルモンやグルカゴンの分泌が欠如し、交感神経系の警告症状を自覚せず、また低血糖からの回復が遷延します。
|
|
 |
|
 INDEX INDEX |
|
|
■ 不適切な食事摂取
|
|
| 食事を抜いたり、食事の量が少なすぎれば、低血糖を起こします。下痢・嘔吐で食事が十分摂取・吸収されない時も低血糖の誘因となります。 食事の遅れも低血糖の誘因になります。特に速効型・超速効型・混合型インスリン注射を打った後や速効型インスリン分泌促進剤(スターシス・ファスティック)を飲んだ後、直ぐに食事が摂れなかった時にも低血糖を起こします。 |
|
|
■ 運動量が多過ぎた
|
|
| 普段より激しい運動をした時や労働量が多過ぎた時にも低血糖が起こりやすくなります。 空腹で血糖が低い時の激しい運動は避け、普段より運動量が多くなる時には運動前に補食を摂るようにします。 運動により薬やインスリンの効きがよくなるため、運動時だけでなく夜中など運動後かなり時間が経ってから低血糖を起こすこともあります。激しい運動をした時、丸一日は低血糖に対する注意が必要です。 |
|
|
■ 経口血糖降下剤
|
|
| インスリン分泌を増やすスルフォニル尿素剤でも、薬を間違えて多く飲んだ、他の薬と間違えて飲んだなどで低血糖を起こします。 腎機能が低下していると薬が体内に蓄積し、低血糖が遷延することがあります。 他の薬と併用して低血糖が誘発されることがあります。一般的な薬で作用が増強されるものに解熱鎮痛剤があります。またアルコールでも誘発されます。 |
|
|
■ 不適切なインスリン注射
|
|
| インスリンの量や種類を間違えることの他に、混濁製剤をよく混ぜない、注射部位を揉む、注射直後に運動をするなど不適切な注射手技が低血糖の誘因となります。 大量のアルコールも、重篤な低血糖の原因となります。 まれなケースですが、注射針が血管内に刺さり、注射して直ぐに低血糖が起こることもありますので、注射後20-30分間は低血糖症状の有無に十分注意してください。 |
|
 INDEX INDEX |
|
| 重症低血糖では昏睡にまで至りますが、それ以外にも様々な弊害があります。 血糖コントロールの乱れ 低血糖により拮抗ホルモンの分泌が増え、反跳性の高血糖(ソモジー効果)を来すことがある。
心血管障害
また一度低血糖を自覚すると強い不安感に襲われ、低血糖を避けようと、つい食べ過ぎたり薬物療法を勝手に中断したりすることがあります。 交感神経が刺激され、不整脈や狭心症・心筋梗塞を誘発することがある
脳障害脳浮腫
痴呆の進行、認知機能の低下 |
|
 INDEX INDEX |
|
■ 意識があれば砂糖を飲む |
|
| 意識があり経口摂取が可能な時は、砂糖15-20gを飲みます。 糖分を含む缶ジュース・缶コーヒーでも構いません。 10-15分で回復しない時は、再度同量を摂取します。 α-グルコシダーゼ阻害剤服用時の低血糖−−−ブドウ糖摂取 α-グルコシダーゼ阻害剤であるアカルボース(商品名:グルコバイ等)・ボグリボース(商品名:ベイスン等)・ミグリトール(商品名:セイブル)は、消化管の二糖類をブドウ糖に分解する消化酵素の働きを抑えることで血糖の急激な上昇を抑えます。これらの薬を飲んでいて低血糖を起こした時には、砂糖を飲んでもすぐに吸収されないため、回復に時間がかかることがあります。
そのため、低血糖時には必ずブドウ糖またはブドウ糖を多く含む清涼飲料水(ファンタグレープ、ファンタオレンジ、HI-Cオレンジ、HI-Cアップル、コカコーラ、プラッシー等)を飲むようにします。 |
|
■ 意識がない時は |
|
| 意識障害を来した時には、家族や周囲の協力が必要になります。 砂糖・ブドウ糖を歯茎と唇の間に擦り込む
※誤嚥のおそれがあるので、水に溶かしたものを口の中に流し込むことは避ける グルカゴン注射 病院に搬送する(救急処置がとれない、救急処置でも回復しない時) グルカゴン注射 グルカゴンは肝臓のグリコーゲンを分解し、ブドウ糖を放出する作用があります。
添付の溶解液で溶かし、筋肉内に注射します。 グルカゴン注射で回復した後は、軽く経口摂取しておくことが必要です。 なおアルコールの飲み過ぎで低血糖になった時は、肝臓内のグリコーゲンが枯渇しており、グルカゴン注射が効きません。 |
|
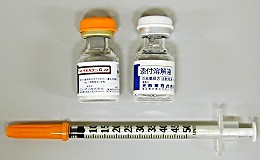 グルカゴン注射 |
|
 INDEX INDEX |
|
■ 低血糖の予防 |
|
| 低血糖に関しては予防に優る治療はありません。 食事を規則正しく摂る、食前の過激な運動は避ける、運動前に補食するなどの注意が必要です。 またインスリン注射は正しい手技を身につけておくことが重要です。 |
|
■ 速やかな処置 |
|
| 軽い低血糖症状でも放置せず、速やかに対処して重症低血糖を防ぎます。 無自覚低血糖を起こすようなケースではこまめに血糖を測定し(血糖自己測定)、血糖が下がっていれば症状が無くても早めに対処することが必要です。 低血糖を起こした時、いつ、どこにいてもすぐに対処できるように、ペットシュガーやブドウ糖ゼリーなどを常時携帯しておきます。特に運動療法で外出するような時は忘れずに持っていきます。 薬物療法を受けている時、糖尿病手帳や携帯用のIDカードを常に携行しておけば、昏睡で医療機関に搬送された時でもすぐに適切な処置が受けられます。 |
|
 糖尿病手帳の1ページ目(左)と携帯用のカード(右) |
|
 INDEX INDEX |
|
 DM Top DM Top  元のページに戻る 元のページに戻る |
|
 |
当サイトはフレーム表示されていないと、リンク先が正常に表示されません。 フレーム表示されていない時は、左のアイコンでUc糖尿病教室に戻ってください。 |
|
Copyright 2004 Uemura Naika Clinic(U-san),All rights reserved.
|
|
 インスリン注射法ABC
インスリン注射法ABC